Хронічне захворювання товстої кишки, що протікає з утворенням характерних виразок на стінках кишечника, називається неспецифічним виразковим колітом. Хвороба поширена по всій земній кулі, але причина її виникнення невідома медикам досі.
Велику роль в етіології виразкової поразки кишечника відводять спадкової схильності, а також збоїв в імунній системі. Більшість лікарів все-таки дотримується думки, що неспецифічний виразковий коліт (НВК) є аутоімунним захворюванням.
Труднощі діагностики неспецифічного виразкового коліту

Неспецифічний виразковий коліт – захворювання, яке важко діагностувати. Окремі його симптоми можуть вводити в оману медиків, тоді пацієнт може побувати «в руках» багатьох вузьких фахівців, так і не отримавши полегшення. А вся справа в тому, що НВК протікає з симптомами, які прийнято розділяти на кишкові та позакишкові. Не завжди захворювання дебютує саме з кишкових, характерних для НВК симптомів. Найчастіше на перший план виходять позакишкові симптоми, які дуже різноманітні. Вони можуть зачіпати будь-який орган людського організму, а їх важкий перебіг може перемикати увагу лікарів з шлунково-кишкового тракту.
Своєчасна діагностика цього захворювання дуже важлива. Захворювання небезпечне для життя: в Росії число смертельних випадків від НВК становить 17 осіб на 1 млн населення.
Кишкові симптоми НВК
Так як при НВК головним чином патологічні зміни розвиваються в товстому кишечнику, клінічна симптоматика пов’язана з порушенням функцій цього відділу кишечника.
Запалення і виразка стінок кишки клінічно виражаються в появі крові і слизу в стільці. Порушення всмоктування рідин проявляється у вигляді діареї.
Пацієнт скаржиться на болі в животі, з’являються загальні симптоми, такі як підвищена температура тіла, слабкість, почастішання серцебиття.
діарея
Один з характерних ознак НВК – діарея. Чим більше площа ураження кишки, тим нестійкіше стілець. Діарея при НВК виникає вночі і рано вранці, супроводжується тенезмами (помилковими позивами в туалет на тлі больових відчуттів), почуттям неповного випорожнення. Разом з рідким вмістом і неперетравлені шматочками їжі виявляється виділення крові і слизу.
При легкому перебігу НВК такі симптоми з’являються періодично. Появі болю в животі і кашкоподібного або рідкого стільця можуть сприяти фізичні навантаження, погрішності в харчуванні.
При масивному ураженні кишечника нормальний стілець практично не з’являється. Характерний симптом «ректального плювка», коли при позиві на дефекацію виділяються тільки слиз і кров, калові маси відсутні.
Болі в животі
Болі – це не головний симптом протягом НВК. Зазвичай вони виникають безпосередньо перед актом дефекації і швидко проходять відразу після нього.
Найчастіше болі мають тупий характер, а з прогресуванням захворювання втрачають зв’язок з прийомом їжі.
Якщо на початкових стадіях пацієнт може точно зазначити, що болі в животі з’являлися приблизно через годину після прийому їжі, то з плином часу ця ознака перестає спостерігатися.
При пальпації (обмацуванні) живота пацієнт також відчуває неприємні симптоми. Інтенсивність болю в животі при цьому залежить від тяжкості захворювання.
Характерна картина при колоноскопії

Проведення колоноскопії при неспецифічний виразковий коліт дозволяє оцінити поширеність процесу, тяжкість захворювання, а також дає можливість отримати матеріал для подальшого мікроскопічного дослідження (біопсія).
Під час колоноскопії лікар бачить характерну для НВК картину: стінка товстої кишки має зернисту поверхню, слизова оболонка набрякла, гіперемована, при натисканні на слизову відзначається кровоточивість, виявляються виразки, які кров’ю. Дно виразок вкрите гноєм, накладеннями фібрину.
Взяття шматочка тканини під час дослідження відправляється в лабораторію для вивчення під мікроскопом з метою підтвердження діагнозу.
Зміни картини крові
Регулярна втрата крові з численних виразок в стінці кишки незмінно веде до порушень в аналізах. Розвивається залізодефіцитна анемія: знижується рівень гемоглобіну, кількість еритроцитів, показник гематокриту. У пацієнта відзначаються блідість шкірних покривів, слабкість, тахікардія.
При важких стадіях НВК виявляються лейкоцитоз, підвищення ШОЕ.
Позакишкові прояви НВК

Досить часто неспецифічний виразковий коліт може протікати з вираженими позакишкові симптомами. Це ускладнює діагностику захворювання в ранній його стадії, що загрожує розвитком ускладнень. Знання про можливі позакишкових проявах захворювання дозволять вчасно надати допомогу пацієнту і полегшити його страждання. НВК не можна вилікувати повністю, але на підтримуючої терапії пацієнти можуть вести звичайний спосіб життя.
Різноманітність клінічних проявів пояснюють циркуляцією в крові імунних комплексів, які осідаючи в різних органах, викликають запальні реакції. Розглянемо найбільш часто зустрічаються в лікарській практиці позакишкові прояви НВК.
Поразка суглобів і кісток
Найбільш часто патологічні зміни зачіпають суглоби. Найчастіше реєструються артрити, анкілозуючий спондилоартроз (запалення в суглобах хребта з подальшим порушенням його рухливості), саркоілеіт (запалення зчленування між хрестцем і клубової кісткою).
Поразка кісткової системи виражається в розвитку остеопорозу (підвищена ламкість кісток), остеомаляції (розплавлення кісткової тканини).
Поразка шкіри і волосся

Шкіра і слизові оболонки теж часто стають органами-мішенями при НВК. Відзначаються гнійні захворювання шкірних покривів, які тривалий час і безрезультатно лікуються дерматологами як фурункули, карбункули, піодермії. Може виникнути екзема, вузлова еритема. На слизових оболонках утворюються довгостроково незагойні виразки.
Спостерігається випадання волосся, яке спочатку може мати гніздову характер, а потім стає тотальним.
розвиток псевдопухлина
У деяких пацієнтів з НВК виявляють дивні опухолеобразние освіти, які можуть розташовуватися в будь-якому органі (печінка, легке, селезінка). Таке ускладнення зустрічається досить рідко, але представляє великий інтерес для медиків.
При гістологічному дослідженні таких пухлин атипових клітин не виявляється, зате в їх складі є різноманітні клітини, які є структурними елементами тканин організму (міофібробласти, плазмоцити). Такі освіти отримали назву псевдопухлина.
Характерним для позакишкових симптомів при НВК є те, що вони зникають на тлі терапії або після видалення ураженої частини кишечника. Навіть псевдопухлини можуть безслідно розсмоктуватися.
Стілець у вигляді ректального плювка: причини такого явища
Ректальний плювок – характерна особливість багатьох кишкових патологій різного походження. Коли у хворого відбувається виділення слизу з домішками крові і гною замість калу, це свідчить про серйозне захворювання.
Причиною такого прояву може бути інфекція, пухлина, алергія, імунний збій в організмі.
Стілець у вигляді ректального плювка – симптом, що насторожує кишкових неполадок, при якому звернення до лікаря відкладати категорично не слід.
Причини патологічного прояви
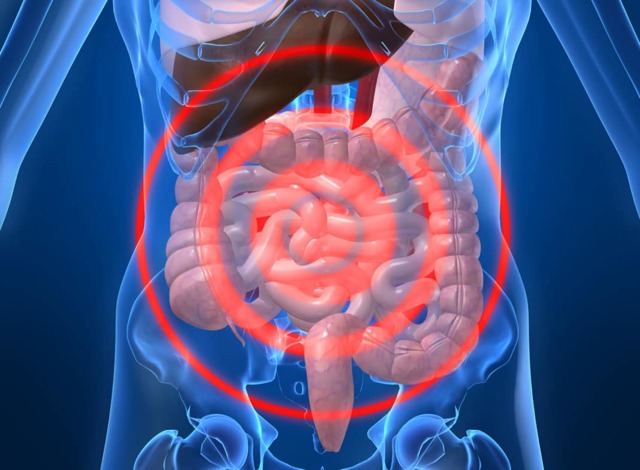 хворий кишечник
хворий кишечник
Стілець у вигляді ректального плювка – серйозна ознака запалення – показник далеко зайшов захворювання. Кишечник виробляє слиз в надмірній кількості. Роздратування всіх кишкових відділів веде до болів, діареї, зневоднення організму. Зрештою з’являється поганий симптом – стілець у вигляді ректального плювка, який може бути декількох типів: зі слизом, з гноєм, з кров’ю, з сумішшю всіх цих речовин.
Причинами появи такого патологічного випорожнення у вигляді стільця по типу ректального плювка можуть стати хвороби кишечника запального і інфекційного характеру. До запальних кишковим процесів відносяться:
- ентерит – захворювання тонкої кишки;
- коліт – запалення слизової оболонки в товстому кишечнику;
- ентероколіт – патологія в тонкій і товстій кишках одночасно;
- виразковий коліт – хронічний виразково-запальний процес товстої кишки.
Інфекційними патологіями кишечника вважаються дизентерія, черевний тиф, холера, сальмонельоз.
При дизентерії, або по-науковому – шигельоз – інфекція викликається певної шкідливої бактерією. Шигелла на відкритому повітрі живе не довго, але в воді прекрасно себе почуває. Хвороба може передаватися через їжу, воду або контактним побутовим шляхом через немиті руки.
Хворіє людина заразний перші 10 днів. Період інкубації патогенних бактерій – від декількох годин до тижня. Дизентерійна інфекційна бактерія впливає на внутрішню слизову оболонку товстого кишечника. Так само робить негативний вплив на нервову систему і судини.
Гостре інфекційне захворювання, назване на черевний тиф, є наслідком зараження деякими певними видами сальмонел. Патологія носить циклічний характер. Захворювання легко передається від хворого до здорової людини через предмети побуту і рукостискання. Бактерії-збудники черевного тифу стійкі до зовнішнього середовища:
- спокійно живуть в прісних водоймах – до 30 днів;
- на фруктах і овочах – до 7-10 днів;
- молочні продукти для них – підходяще середовище проживання і розмноження.
Читайте також: Як в домашніх умовах виявити у себе зараження глистами і як правильно їх вивести?
На щастя, в сучасний час захворювання на черевний тиф є рідкістю.
Інша дуже серйозне і небезпечне кишкове захворювання – холера. Воно супроводжується гострою водянистою діареєю і також може характеризуватися таким симптомом, як поява стільця у вигляді ректального плювка. Холерна бактерія потрапляє в організм із зараженими харчовими продуктами або водою.
Інкубаційний період інфекційної патології – від 12 годин до 5 днів. Іноді хвороба не дає про себе знати до 10 днів. Але весь цей час заражені фекалії пацієнта, де присутні грізні бактерії, можуть стати причиною інфікування інших людей.
Холера характеризується високим ступенем заразність і при несвоєчасному лікуванні може привести до летального результату протягом декількох годин.
Симптоми і можливі патології
Можна виділити основні симптоми всіх патологій, пов’язаних з товстим і тонким кишечником:
- болі в животі;
- нерегулярно стілець (пронос, запор або їх комбінація);
- метеоризм;
- зниження апетиту;
- поява патологічних домішок у калі;
- втрата у вазі;
- порушення процесу обміну речовин.
До всього цього можна додати нудоту, блювоту, загальну слабкість і нездужання, підвищення температури. При сильній діареї можливо зневоднення організму, що дуже небезпечно для маленьких дітей.
Характерною ознакою при мізерному калі є поява стільця у вигляді ректального плювка з певними домішками. Це може бути слиз, гній, кров і навіть сторонні елементи.
слиз
Якщо в калі з’явилася слиз, це може говорити про наступні можливі захворювання у пацієнта:
- інфекції кишечника;
- дизентерія;
- синдром роздратованого кишечника;
- дисбактеріоз;
- дивертикулит;
- Хвороба крона;
- муковісцідос;
- коліт;
- геморой;
- амебіаз;
- поліпи в кишечнику;
- доброякісні та злоякісні утворення.
кров
Наявність в фекаліях кров’яних виділень також попереджає про неприємні небезпечних захворюваннях. Такий симптом може говорити про виразковий коліт, про гемангіома, про появу тріщин в задньому проході. Геморой, інфекційні кишкові патології, пухлини злоякісного характеру і хвороба Крона теж проходять з подібним проявом.
гній
Коли калові маси у вигляді ректального плювка мають в собі гнійні домішки, лікарі схильні підозрювати у пацієнта наступні патологічні стани:
- запалення в анальної тріщині;
- інфекційний коліт;
- харчове отруєння;
- прорив кишкового гнойнікового освіти;
- проктит або парапроктит;
- дисбіоз;
- розпад ракової пухлини;
- параректальної свищ.
сторонні включення
При зараженні гельмінтами в фекаліях можлива поява сторонніх включень. У стільці по типу ректального плювка шляхом спеціальних досліджень виявляються яйця кишкових глистів, частки стрічкових черв’яків або цілі особини шкідливих паразитів. При цьому пацієнта мучать болі в черевній порожнині, можливі нудота і блювота.
Особливості патологічного стану у дітей
 Ректальний плювок є наслідком запущеного захворювання
Ректальний плювок є наслідком запущеного захворювання
У дітей кишкові захворювання інфекційного або запального характеру зазвичай розвиваються стрімко і проявляються характерними ознаками в залежності від природи патології.
Для черевного тифу основним симптомом є рідкий стілець, до 10 разів на добу, з смердючим запахом, іноді зі слизом.
Дизентерія супроводжується незначними стільцем у вигляді ректального плювка, без запаху, з прожилками крові, слизом і гноєм. Хвороба починається гостро – сильними болями в животі схваткообразного характеру. Температура у дитини при цьому може підвищитися до 39-40 градусів.
Сальмонельоз у маленького пацієнта проходить з блювотою, болючим животом, високою температурою. Стілець при цьому рідкий, рясний, з неприємним запахом. Можлива присутність слизу.
Патології з складними назвами ешеріхиоз і іерсеніоз у дітей, і у дорослих протікають з однаковими ознаками. Мізерні випорожнення по типу ректального плювка з характерними домішками крові і слизу. Ускладнює становище висока температура і загальна слабкість.
У маленьких дітей ректальний плювок може також бути симптомом таких захворювань:
- холера;
- стафілококова харчова інфекція;
- ротавірусний гастроентерит;
- дизбактериоз.
У випадках, коли ректальний плювок є ознакою патології у дитини, необхідно без зволікання звертатися до лікарів, а не займатися самолікуванням. Адже цей характерний симптом є наслідком запущеного захворювання, яке може загрожувати серйозними ускладненнями для маленьких дітей.
діагностика
Для того, щоб поставити правильний діагноз і встановити справжню причину нездужання сьогодні використовуються всілякі способи і лабораторні дослідження:
- Ендоскопія кишечника. Дослідження слизової оболонки кишечника за допомогою ендоскопа. Апарат складається з гнучкого зонда-трубки, на кінці якої встановлена відеокамера. Гнучкий зонд вводять в травний тракт і зображення виводиться на монітор.
- Копрограма – діагностичний аналіз калових мас, що дозволяє виявити збої в роботі органів травлення, наявність запалення або дисбаланс мікрофлори кишечника. Таким способом виявляють і наявність гельмінтів в організмі.
- БАК посів – бактеріологічний посів калу – біологічний аналіз випорожнень. Він показує, які саме бактерії знаходяться в кишечнику у пацієнта. Одночасно встановлюється чутливість шкідливих бактерій до тих чи інших антибіотиків, що в подальшому прискорює процес лікування.
- Бактеріологічний посів блювотних мас – біологічне дослідження матеріалу використовується для визначення патогенної флори кишечника і шлунка.
- Бактеріологічний посів крові – аналіз показує стерильність матеріалу або наявність в ньому шкідливих патогенних мікроорганізмів.
- Серологічні методи, засновані на імунних дослідженнях, при яких аналізуються антитіла і антигени в сироватці крові хворого.
Всі лабораторні методи і аналізи проводяться з метою визначити, якого саме характеру дана патологія. Лікар, оцінюючи загальний стан, вивчивши історію хвороби і спираючись на проведені обстеження, встановлює точний діагноз і призначає лікування.
методи терапії
 У терапії використовується дезінтоксикаційну і регідратуючу лікування
У терапії використовується дезінтоксикаційну і регідратуючу лікування
Основні методи лікування гострих кишкових інфекцій включають в себе три головні цілі:
- позбавити організм від шкідливих бактерій, що викликали патологічний стан;
- відновити водно-сольовий баланс в організмі пацієнта;
- привести шлунково-кишковий тракт до нормальної роботи.
При лікуванні харчових інтоксикацій обов’язковою процедурою є промивання шлунка. При цьому не важливо, як давно почалося захворювання, адже патогенні бактерії і мікроорганізми можуть існувати в слизовій оболонці шлунка і кишечника досить довго.
Важливе значення в терапевтичних методах має застосування антибіотиків різних груп:
- амінопеніцилін;
- аміноглікозиди;
- цефалоспорини;
- тетрациклін;
- поліміксини;
- фторхінолони;
- монобактами.
Широко застосовуються препаратами в сьогоднішньому лікуванні подібних патологічних станів є нифуроксазид і фурозалідон.
Хворому призначається обов’язкова щадна дієта – стіл № 4. Коли діарея припиняється – стіл № 2.
У терапії використовується дезінтоксикаційну і регідратуючу лікування. Зазвичай пацієнтові призначаються таблетки для прийому всередину.
Але в більш важких випадках використовується внутрішньовенний спосіб введення спеціальних розчинів, які знімають інтоксикацію і відновлюють порушений водний баланс в організмі.
Кількість вводяться спеціальних розчинів розраховується залежно від міри зневоднення та ваги пацієнта.
Щоб уникнути розвитку дисбактеріозу призначаються лікарські засоби, які нормалізують мікрофлору кишечника.
Лікування захворювань кишечника запального характеру проводиться за іншою схемою. Основним принципом в терапії є дотримання дієти, що щадить, яка полегшує симптоми хвороби. В особливих випадках харчування хворого зводиться тільки до вживання рідин або нізкошлакових сумішей. Іноді лікарі практикують «голодну паузу», яка може прискорити процес затягування ран в кишечнику.
Що стосується лікарських препаратів, то тут використовуються кошти різних фармакологічних груп:
- антибіотики;
- аміносаліцілати;
- імуномодулятори;
- інгібітори;
- кортикостероїди.
У дуже виняткових випадках застосовується хірургічний метод лікування, коли вирізається уражену ділянку кишечника. Реабілітація після операції, природно, включає обов’язкове дотримання дієти, щоб не допустити ускладнень.
профілактичні заходи
Що стосується інфекційних патологій, то тут не можна сказати нічого нового, крім усім відомих правил:
- дотримуватися особистої гігієни (ретельно мити руки після вулиці, перед їжею і після кожного відвідування туалету);
- не вживати немиті овочі та фрукти;
- не їсти прострочені продукти або їжу, якщо не знаєте в яких гігієнічних умовах вона була зроблена;
- намагатися пити тільки кип’ячену або бутильовану воду.
Читайте також: Симптоми при виразці шлунка і дванадцятипалої кишки – методи лікування
Якщо говорити про запальних захворюваннях тонкого і товстого кишечника (коліти, ентероколіти, хвороба Крона), то природа виникнення цих патологій до кінця не вивчена.
Але все ж необхідно дотримуватися певних правил, щоб не потрапити на стіл хірурга і не провести решту життя, вживаючи тільки дієтичні супи. Правильне збалансоване харчування, відмова від шкідливих звичок (куріння і зловживання алкоголем) і вміння не нервувати через дрібниці – ось головні принципи, які допоможуть зберегти здоров’я кишечника на довгі роки.
ректального плювка
Тіпічнимдля дизентерії є стілець у вигляді:
- горохового супу
- м’ясних помиїв
- рисового відвару
- малинового желе
Возбудітелемдізентеріі є:
- сальмонела
- нейсерія
- клостридія
- вірус
Дляострой дизентерії колітіческіе формихарактерни наступні синдроми:
- ексікоз і ураження шлунково-кишкового тракту за типом коліту
- інтоксикаційний і диспепсичний
- інтокіскаціонний і ураження шлунково-кишкового тракту за типом гастроентериту
- ексікоз і ураження шлунково-кишкового тракту за типом гастроентероколіту
Длябактеріологіческого дослідження отбольного з гострою дизентерією берутследующій матеріал:
- кров, випорожнення
- кров, сечу, випорожнення
- сечу, блювотні маси, випорожнення
- кров, блювотні маси, випорожнення
Укажітенаправленность патогенетичної терапііпрі гострої дизентерії гастроентероколітіческойформи:
- дезінтоксикаційна, дегидратационная
- регидратационная, дезінтоксикаційна, боротьба з ДВС
- десенсибилизирующая, дегидратационная, боротьба з ДВС
- дезінтоксикаційна, купірування діарейного синдрому
Укажітедлітельность перебігу хронічної формидізентеріі:
- до 10 років
- до 6 років
- до 5 років
- до 2 років
- до року
Определітепредварітельний діагноз у 27-летнейженщіни, котра захворіла гостро з нудоти, багаторазової блювоти, болю в жівотевокруг пупка, частого рідкого стільця, якщо на третій день хвороби температура-38,50С, слабкість, живіт болючий в левойподвздошной області, определяетсяспазмірованная хвороблива сигма, стулскудний, слизовий :
- сальмонельоз, генералізована форма, септичний варіант
- гостра дизентерія, гастроентероколітіческом форма
- гостра дизентерія, колітична форма
- харчова токсикоінфекція
- ешеріхиоз, дизентерієподібна форма
Больномувиставлен діагноз: Гостра дизентерія, колітична форма, легкої степенітяжесті. З’ясовано, що він работаетофіціантом. Ваша тактика?
- госпіталізація в інфекційну лікарню за епідемічними показаннями
- лікування на дому
- промивання шлунка, при поліпшенні самопочуття – лікування вдома
- госпіталізація в інфекційну лікарню за клінічними показаннями
- призначення антибіотиків і обстеження в амбулаторних умовах
Чтоопределяет призначення антібіотіковбольним з гострою дизентерією?
- вираженість колітіческогосиндрому
- тривалість інкубаційного періоду
- ступінь тяжкості хвороби
- результати бактеріологічного дослідження
- результат ректороманоскопии
Дляподтвержденія дизентерії больномуназначают:
- бактеріологічний посів крові для виділення шигел і РСК з дизентерійними антигенами
- бактеріологічний посів сечі для виділення шигел і РГГА з дизентерійними антигенами
- бактеріологічний посів калу для виділення шигел і РПГА з дизентерійними антигенами
- бактеріологічний посів крові для виділення шигел і РПГА з дизентерійними антигенами
- копрограмма і РСК з дизентерійними антигенами
Укажітесіндроми, що визначають ступінь тяжестіпрі гострої дизентерії, гастроентероколітіческойформе:
- інтоксикаційний, гемморрагіческій
- менінгіальний, інтоксикаційний
- інтоксикаційний, синдром ексикозу
- гемморрагіческій, синдром ексикозу
- інтоксикаційний, діарейний
БольнойР., 20 років, поступив в стаціонар з жалобаміна слабкість, зниження апетиту, температуратела – 37,1-37,3 ° С, переймоподібні болі вжівоте, стілець рідкий (на добу 3-4 рази), сослізью.
Ванамнезе: 5 місяців тому переболелострой дизентерію, повністю проліковано, вищевказані симптоми з’явилися 2 дняназад.
Епіданамнез: часто харчується в їдальні.
Об’єктивно: стан задовільний, температуратела 37,2 ° С. Шкірні покриви не змінені, тургор збережений. У легких диханіевезікулярное. Тони серця ясні, ритмічні, пульс 72 в хв. АТ – 120 / 60мм.рт.ст. Мова обкладений. Живіт м’який, болючий в лівій клубової області, сигмовиднакишка при пальпацііболезненная. Печінка і селезінка непальпіруются. Стілець убогий, зі слизом.
Какойпредварітельний діагноз?
Виразковий коліт – лікування
Виразковий коліт (інша назва – неспецифічний виразковий коліт, НВК) – аутоімунне захворювання, яке проявляється хронічним гнійно-геморагічним запаленням стінок товстого кишечника. Частіше хворіють люди від 20 до 40 років, як чоловіки, так і жінки. У світі частота патології варіюється від 50 до 230 осіб на 100000 населення [1].
Можливо, такий розкид захворюваності викликаний не об’єктивними причинами, а різними підходами до діагностики. Хвороба відрізняється різноманітністю проявів, і часто від перших симптомів до встановлення остаточного діагнозу проходить декілька років.
Пізніше виявлення і неадекватне лікування призводять до розвитку ускладнень і сприяють збільшенню смертності (в Росії – 17 випадків на мільйон населення, в Європі – 6 випадків [2]).
Причини виразкового коліту
Лікарі до сих пір не до кінця розуміють механізм розвитку виразкового коліту. Відомо, що основна проблема – аутоімунна реакція. З якоїсь причини імунітет починає сприймати тканини товстої кишки як чужорідні і намагається їх знищити. Імовірно, першопричиною є генетичні зміни, що провокують надмірну імунну реакцію на бактеріальні антигени.
Бактеріальних клітин в товстому кишечнику в 10 разів більше, ніж клітин у всьому людському організмі, і з якогось моменту імунна реакція переноситься з них на компоненти кишкової стінки. Подібний механізм – схожість антигену бактерії і деяких тканин організму, «збиває» з пантелику імунітет – лежить в основі ревматизму і гломерулонефриту.
Каталізатора подібних реакцій поки не виявлено. Можна говорити лише про певних факторах:
- спадковість: у кровних родичів пацієнтів з виразковим колітом ймовірність захворіти в 15 разів вище, ніж у «середньостатистичного» людини [3];
- стрес;
- кишкова інфекція;
- гостра вірусна інфекція (не обов’язково ентеровірусна);
- гіповітаміноз D;
- дефіцит харчових волокон і надлишок тваринного білка в харчуванні.
Класифікація виразкових колітів
По розташуванню запалення найбільшої активності виразковий коліт ділиться на:
- дистальний (проктит, проктосигмоїдит) – запалені найдальші ділянки кишечника: пряма і сигмовидна кишка;
- лівобічний – як випливає з назви, запалені ліві відділи товстого кишечника аж до середини поперечної ободової. Це вже згадані пряма і сигмовидна плюс ніби ободова і частково поперечна ободова кишка;
- тотальний – запалення вражає товстий кишечник на всьому протязі.
По тяжкості поточного загострення (атаки) виразковий коліт може бути:
- легеньким
- середньої тяжкості;
- важким.
За характером захворювання:
- гострий – діагностований вперше, перші симптоми з’явилися менше півроку назад;
- хронічний безперервний: загострення слідують практично без перерви, тривалість ремісії менше 6 місяців;
- хронічний рецидивний: загострення змінюються ремісіями тривалістю більше півроку.
Виразковий коліт – причини, симптоми, лікування, дієтичний стіл
Симптоми виразкового коліту
Як говорилося вище, симптоми виразкового коліту вкрай різноманітні і часто на перший погляд не мають ніякого відношення до кишечнику. Саме тому нерідкі діагностичні помилки і неправильне лікування.
Синдром порушення стільця:
- діарея – у важких випадках до 20 разів на добу;
- домішка слизу, гною, крові в рідкому калі;
- тенезми – помилкові хворобливі позиви до дефекації;
- «Ректальний плювок» – виділення невеликої кількості кров’янистої слизу після позиву.
Чим ширший поразки, тим важче діарея. При дистальному коліті (ураження тільки прямий і сигмоподібної кишки) проноси можуть чергуватися з запорами, викликаними спазмом верхніх відділів кишечника.
Больовий синдром: ниючі, переймоподібні боліслева і внизу живота, рідше – в районі пупка. З’являються через 30-90 хвилин після їжі, досягають максимальної інтенсивності безпосередньо перед дефекацією, після чого слабшають. У міру того, як патологія прогресує, зв’язок між болем і прийомом їжі стирається.
Геморагічний синдром. Запалені ділянки кишечника кровоточать, що поступово призводить до розвитку анемії.
Позакишкові прояви виразкового коліту є майже у половини пацієнтів [4]. Саме вони створюють різноманітність симптоматики і умови для діагностичних помилок.
Аутоімунні системні прояви викликані залученням в аутоімунних реакцій інших органів:
- артропатии (болі і запалення в суглобах);
- ураження шкіри (гангренозна піодермія, вузлувата еритема);
- афтознийстоматит (виразки на слизовій оболонці рота);
- запалення склери, райдужної оболонки очей (увеїт, ірит, іридоцикліт, епісклерит);
Системні прояви, викликані метаболічними порушеннями, з’являються на тлі тривалого запалення і пов’язаних з ним змін в організмі:
- холелітіаз (камені в жовчному міхурі);
- стеатоз печінки, стеатогепатит;
- тромбоз периферичних вен;
- тромбоемболія легеневої артерії.
Читайте також: Будова і функції кишечника людини
Нерідко пацієнт змінює одного вузького спеціаліста за іншим зі скаргами на позакишкові прояви перш, ніж потрапляє до гастроентеролога, який і збирає «пазл». До того ж позакишкові прояви можуть початися раніше кишкових симптомів.
Ускладнення виразкового коліту
Біль і часті позиви до дефекації – основні симптоми з боку кишечника
Кишкова кровотеча. «Подкравлівает» виразковий коліт постійно, але при пошкодженні великої судини кровотеча стає небезпечним для життя. Пацієнт скаржиться на різку слабкість, серцебиття, покривається холодним потом. Різко падає АТ. У важких випадках можлива сплутаність свідомості, шок.
Токсична дилатація товстої кишки – параліч товстого кишечника з підвищенням тиску всередині нього. Раптово підвищується температура, небезпечно знижується артеріальний тиск, пацієнт скаржиться на різку слабкість. Токсична дилатація небезпечна перфорацією і перитонітом. Смертність при цьому ускладненні досягає 50% [5].
При найменшій підозрі на можливе ускладнення виразкового коліту потрібно негайно звернутися до лікаря для госпіталізації в хірургічний стаціонар.
Діагностика виразкового коліту
- Основний метод діагностики – колоноскопія, під час якої лікар проводить біопсію (забір зразків тканин кишечника для вивчення під мікроскопом).
- В якості додаткового обстеження можуть призначити ирригоскопию, магнітно-резонансну або комп’ютерну томографію з контрастуванням.
- Щоб уточнити загальний стан організму, призначають загальний і біохімічний аналізи крові, аналіз калу і інші дослідження, в залежності від скарг конкретного пацієнта.
Лікування виразкового коліту
У періоди загострень рекомендується дієтичний стіл №4. У міру стихання симптомів раціон розширюють, орієнтуючись на переносимість тих чи інших продуктів.
Для зменшення активності запального процесу рекомендують месалазин у вигляді ректальних супозиторіїв, ректальної піни або таблеток – в залежності від тяжкості і поширеності процесу.
Щоб поліпшити регенерацію слизової оболонки, призначають гастропротектори на основі ребаміпіда. Вони зменшують активність запалення, знижують проникність епітеліального бар’єру і сприяють швидкому відновленню нормальної структури і функції кишкової стінки.
- Крім того, щоб купірувати запалення, можуть рекомендувати глюкокортикостероїди (будесонід, преднізолон), препарати, що пригнічують імунітет (азатіоприн), моноклональні антитіла (інфліксімаб, адалімумаб, голімумаб або ведолізумаб).
- Схеми застосування і дози визначає лікар, але потрібно налаштовуватися на тривалий курс підтримуючої терапії – передчасне припинення лікування сприяє рецидиву.
- При неефективності консервативної терапії і появі ускладнень необхідна операція – видалення ураженої ділянки товстої кишки.
Прогноз і профілактика виразкового коліту
Кишкова кровотеча вкрай небезпечно
При легкому перебігу захворювання і адекватної терапії прогноз сприятливий. Можлива багаторічна ремісія.
Загрозу несуть ускладнення, що виникли на тлі важкого загострення. Ризик його протягом життя становить 15% [6]. Ще одна причина можливого несприятливого результату – малігнізація процесу. Імовірність злоякісного переродження тканин кишечника збільшується разом зі «стажем» захворювання. Тому потрібно регулярно проходити процедуру колоноскопії (мінімум раз на рік).
Так як причини хвороби до кінця не з’ясовані, специфічної профілактики не існує.
[1] С.Р.Абдулхаков, Р.А.Абдулхаков. Неспецифічний виразковий коліт: сучасні підходи до діагностики та лікування. Вісник сучасної клінічної медицини 2009.
[2] П. В. головне, Н. Н. Лебедєва, В. А. Кащенко, С. А. Варзин. Виразковий коліт і хвороба Крона. Сучасний стан проблеми етіології, ранньої діагностики і лікування. Вісник СПбГУ. 2011 року.
[4] Н.Т. Ватутін, А.Н. Шевелёк, В.А. Карапиш, І.В Василенко. Неспецифічний виразковий коліт. Архів внутрішньої медицини, 2015.
[5] Клінічні рекомендації Російської гастроентерологічної асоціації та асоціації колопроктологів Росії по діагностиці та лікуванню виразкового коліту. 2017.
Класифікація, клінічна картина і симптоми дизентерії
зміст:
За тривалістю захворювання дизентерія (шигельоз) буває:
- гострої (до 2 місяців);
- хронічної (більше 2 місяців).
Форми перебігу дизентерії:
- гастроентероколітична;
- ентероколітіческая;
- колітична.
Клінічна картина, симптоми дизентерії
Інкубаційний період при дизентерії може коливатися від 3-12 годин до 7-10 діб (в середньому 2-3 дні). На тривалість інкубаційного періоду впливають:
- доза інфікуються збудника;
- вірулентність збудника (заразність);
- загальний стан організму людини.
Колітична форма дизентерії
Колітична форма зустрічається в більш ніж 90% випадків шигельозу. Інкубаційний період при даній формі може тривати до 10 діб.
Захворювання починається з продромального періоду, що триває від декількох годин до 1-2 діб. При цьому хворих турбує легкий озноб, загальна слабкість, посилення перистальтики кишечника, порушення сну.
Через деякий час з’являється періодична переймоподібний біль в животі, спочатку важко локалізуемое, а потім зміщується в ліву клубову область. Біль супроводжується позивами до акту дефекації і трохи стихає після спорожнення кишечника.
Спочатку стілець зберігає каловий характер, потім стає незначною, кашкоподібним, а через кілька днів у випорожненнях з’являється домішка слизу і крові.
Болі в животі супроводжують тягне судомний біль у задньому проході і позиви до дефекації (тенезми). У період розпалу хвороби стілець втрачає каловий характер, а при дефекації з прямої кишки виділяється згусток, що складається з крові і каламутній слизу – «ректальний плювок». Іноді позиви до акту дефекації можуть досягати 20-25 разів на добу.
Одним з найбільш постійних симптомів дизентерії є лихоманка. Підвищення температури тіла залежить від вираженості інтоксикації та може коливатися від 37 до 40 ° С. Озноб, піт не характерні для лихоманки при дизентерії.
Ознаки загальної інтоксикації з’являються з перших годин хвороби, а свого максимуму вони досягають на 2-4 день. Хворі скаржаться на загальну слабкість, запаморочення, головний біль, нудоту, зниження апетиту. При тяжкому перебігу захворювання може також виникати відчуття зябкости, розвиватися гикавка, непритомність, безглузда симптоматика.
Шкіра хворих на дизентерію бліда, суха, холодна. Слизова оболонка рота і мову сухі. Мова покритий рясним буро-білим нальотом.
При пальпації живота визначається виражений спазм, ущільнення і болючість в області товстого кишечника (сигмоподібної кишки).
При фізичному навантаженні може з’являтися тахікардія, лабільність пульсу, гіпотонія, болі в серці.
У деяких хворих на тлі дизентерії розвивається вогнищевий цистит. Виявляється він прискореним болючим сечовипусканням, мимовільним сечовипусканням під час тенезмов.
При своєчасно лікуванні з 4-6 дня хвороби починається період ранньої реконвалесценції, зменшуються симптоми інтоксикації (знижується температура тіла, зменшується загальна слабкість, головний біль).
Також зменшуються, а поступово і зовсім проходять болі в животі, з’являється апетит. Згодом відновлюється стілець, можуть навіть з’являтися запори.
Однак повне відновлення функції травного тракту та інших органів настає не раніше, ніж через 1-1,5 місяці.
Гастроентероколітична форма дизентерії
Дана форма в більшості випадків викликається шигеллами Зоні. Для неї характерний короткий інкубаційний період (від кількох годин до доби), гостре, раптове початок без продромального періоду. При гастроентероколітіческом формі одночасно розвиваються симптоми загальної інтоксикації, зневоднення і гастроентериту, в той час як симптоми коліту відсутні або виражені слабо.
Першими ознаками захворювання є озноб, підвищення температури тіла до 38-39 ° С, болі в надчеревній ділянці, нудота і багаторазова блювота. Через кілька годин приєднується бурчання і біль по всьому животу, виражені позиви на дефекацію.
Стілець рясний, багаторазовий, водянистий або світло-жовтий, без слизу і крові, що містить залишки неперетравленої їжі.
Виразність зневоднення визначається ступенем тяжкості захворювання.
При середньотяжкому перебігу хворі скаржаться на слабкість, легке запаморочення, помірну спрагу, сухість у роті. Артеріальний тиск може трохи знижуватися, пульс прискорений, може трохи зменшуватися діурез.
Для гастроентероколітіческом форми дизентерії характерно короткочасне перебіг. Симптоми захворювання проходять через 2-3 дня.
Ентероколітіческая форма дизентерії
Для даної форми шигельозу поява блювоти не характерно. З симптомів можуть бути ознаки зневоднення або колітіческогосиндрому.
Гостра дизентерія зі стертим перебігом
Як правило, з’являються лише окремі симптоми захворювання. Може розвиватися легка дисфункція кишечника, одноразове послаблення стільця без патологічних домішок у випорожненнях. Температура тіла зберігається в межах норми.