Слизова оболонка шлунка, а точніше, області його дна і тіла, складається з особливих клітин – обкладальних, або парієтальних. Це залізисті клітини, основна функція яких – вироблення соляної кислоти. Якщо вони функціонують нормально, соляної кислоти виробляється рівно стільки, скільки необхідно. Якщо ж її кількість перевищує потреби травної системи, слизова оболонка шлунка, а потім і стравоходу запалюється (виникають гастрити, езофагіти), на ній утворюються ерозії і виразки, а хворий при цьому відчуває печію, болі в шлунку і ряд інших малоприємних симптомів.
Щоб усунути всі ці симптоми, слід знизити кількість вироблюваної соляної кислоти.
Для цього можуть бути використані лікарські засоби різних груп, в тому числі і блокатори H2-гістамінових рецепторів.
Про те, що це за рецептори, як діють препарати, про показання, протипоказання до застосування, а також про основні представників цієї фармакологічної групи і піде мова в нашій статті.
Механізм дії, ефекти
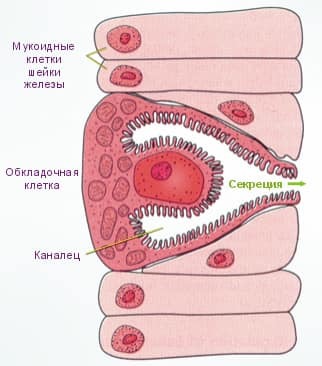 Обкладувальні клітини слизової оболонки шлунка синтезують і виділяють соляну кислоту.
Обкладувальні клітини слизової оболонки шлунка синтезують і виділяють соляну кислоту.
Н2-гістамінові рецептори розташовані в багатьох залозах травної системи, в тому числі, в обкладальних клітинах слизової оболонки шлунка. Їх порушення призводить до стимуляції слинних залоз, залоз шлунка і підшлункової залози, сприяє виділенню жовчі. Обкладувальні клітини шлунка, ті самі, які відповідають за вироблення соляної кислоти, активізуються значно більше інших.
Блокатори Н2-гістамінових рецепторів порушують їх функцію і призводять до зниження вироблення парієтальних клітинах соляної кислоти, особливо в нічний час. Крім того, вони:
- стимулюють кровообіг у слизовій шлунка;
- активізують процеси синтезу клітинами слизової гідрокарбонату;
- пригнічують синтез пепсину;
- стимулюють утворення слизу і секрецію простагландинів.
Як поводяться в організмі
- Препарати цієї групи, як правило, добре всмоктуються в початковому відділі тонкої кишки.
- Функція Н2-гистаминоблокаторов незначно знижується при одночасному прийомі з антацидами і сукралфатом.
- Цілі в організмі (тобто, власне обкладочнихклітин) досягає не вся доза прийнятого внутрішньо препарату, а лише його частина (в фармакології цей показник називають біодоступністю). У циметидина біодоступність становить 60-80%, ранитидина – 55-60%, фамотидина – 30-50%, роксатідін – більше 90%. Якщо Н2-гистаминоблокатор вводиться внутрішньовенно, його біодоступність прагне до 100%.
- Після прийому всередину максимальна концентрація препарату в крові визначається через 1-3 години.
- Проходять через печінку, зазнаючи в ній ряд хімічних змін, виводяться із сечею.
- Період напіввиведення ранітидину, циметидину та нізатідіна становить 2 години, фамотидина – 3.5 години.
Показання до застосування
Н2 -гістаміноблокатори застосовуються з метою лікування таких захворювань:
Рідше, в складі комплексного лікування, ці лікарські засоби призначають хворим з недостатністю ферментів підшлункової залози або при кропивниці.
Варто відзначити, що, згідно з даними клінічних досліджень, 1-5% пацієнтів абсолютно нечутливі до Н2-блокаторів. При моніторуванні рН у них отсуствуют будь-які зміни внутрішньошлункової кислотності. Іноді така резистентність є до якого-небудь одному представнику групи, а іноді – до всіх.
Протипоказання
Такими є:
- дитячий вік;
- індивідуальна непереносимість компонентів препарату;
- тяжке порушення функції печінки і / або нирок (доза Н2 -гістаміноблокатори повинна бути знижена мінімум в 2 рази);
- період вагітності, лактації.
Побічна дія
Найбільшою кількістю побічних ефектів мають Н2 -гістаміноблокатори I покоління, тобто, циметидин:
- підвищення концентрації пролактину і тестостерону в крові і пов’язані з цим аменорея (відсутність менструацій), галакторея (виділення з молочних залоз молока), гінекомастія (збільшення грудних залоз у чоловіків), імпотенція; ці ефекти виникають виключно при прийомі великих доз препарату протягом тривалого часу;
- підвищення рівня АСТ і АЛТ (максимум в 3 рази), вкрай рідко – гострий гепатит;
- головні болі, втому, схильність до депресії, сплутаність свідомості, галюцинації; розвиваються переважно в осіб похилого віку;
- підвищення концентрації в крові креатиніну (максимум на 15%);
- зменшення в крові рівня нейтрофілів і тромбоцитів;
- порушення серцевого ритму.
У зв’язку з тим, що небезпека прийому циметидину перевищує передбачувану користь, цей препарат сьогодні, як правило, не використовується. На зміну йому прийшли інші блокатори Н2-гістамінових рецепторів, що володіють більш високим профілем безпеки. Проте, побічні ефекти є і у них. це:
- розлади стільця (діарея, закрепи);
- метеоризм;
- алергічні реакції;
- «Феномен рикошету» – підвищення вироблення соляної кислоти після відміни препарату;
- при тривалому (більше 6-8 тижнів) прийомі – гіперплазія ECL-клітин слизової оболонки шлунка з розвитком гипергастринемии (підвищення рівня гастрину в крові).
Препарати і їх коротка характеристика
Циметидин (торгові назви – Гістоділ, Циметидин)
Препарат I-го покоління. Володіє великою кількістю побічних ефектів, через що сьогодні не застосовується і практично відсутній в фарммережі. Раніше призначався всередину в дозі 800-1000 мг в 4, 2 або 1 вечірній прийом або внутрішньовенно по 300 мг 3 рази на добу.
Ранітидин (Гистак, Зантак, Ранігаст, Ранісан, Ранитидин та інші)
Препарат II покоління.
Ранітидин … Від чого ці таблетки, знає будь-яка бабуся. З мого досвіду, це улюблений засіб від болю в шлунку осіб за 70. Це тому, що за часів їхньої молодості ще не було препаратів, які є кращими для лікування гастритів і виразок шлунка зараз (мова про інгібітори протонної помпи), а був саме він – ранітидин.
Як і циметидин, його можна застосовувати всередину або внутрішньовенно. Для перорального прийому використовують таблетки по 150 або 300 мг. Добова доза при цьому становить 300 мг, приймають препарат 1-2 рази на добу. У вену вводять по 50 мг (2 мл) 3-4 рази на добу.
Переноситься ранітидин набагато краще, ніж циметидин, проте зареєстровані випадки розвитку гострого гепатиту на тлі прийому цього препарату.
Фамотидин (Квамател, Фамотидин)
Препарат III покоління. Згідно з даними досліджень, він в 7-20 разів ефективніше ранитидина. Дія його – тривалий (після перорального прийому фамотидин діє протягом 10-12 годин).
Як правило, добре переноситься хворими і при лікуванні загострень, і в разі профілактичного прийому. Побічних ефектів – мінімум, серед них – незначні симптоми з боку травного тракту або ж алергічні реакції, які не вимагають відміни препарату.
Може застосовуватися в осіб з алкогольною залежністю, не вимагає повної відмови від прийому алкоголю в період лікування.
Випускається у формі таблеток по 0,02 і 0,04 г, а також в ампулах, що містять 0.01 г препарату в 1 мл.
Зазвичай приймають фамотидин в дозі 0.04 г на добу за 1 (ввечері) або 2 (вранці і ввечері) прийому. Внутрішньовенно вводять по 0.02 г двічі на день.
Нізатідін і роксатідін
Препарати IV і V покоління. Раніше застосовувалися, але на сьогоднішній день в нашій країні не зареєстровані.
Ранітидин або Омез: що краще
Як виявилося, багатьох користувачів Інтернету дуже цікавить це питання.
Якщо говорити більш глобально, порівнюючи НЕ 2 цих конкретних лікарських засоби, а фармакологічні групи, до яких вони відносяться (Н2 -гістаміноблокатори і інгібітори протонної помпи), можна сказати наступне …
Звичайно, останні (у тому числі і Омез) мають ряд переваг. Це сучасні препарати, ефективно пригнічують вироблення соляної кислоти, діють тривалий час, добре переносяться хворими, практично не надаючи на них побічних ефектів і так далі.
Проте, у блокаторів Н2-гістамінових рецепторів є свої шанувальники, які проміняють улюблений Ранитидин або Фамотидин ні на який Омез ???? Незаперечний плюс цих препаратів – їх економічна доступність, дуже низька ціна. Але є і великий мінус – ефект тахіфілаксії. Тобто, у деяких пацієнтів при повторному прийомі Н2 -гістаміноблокатори ефект від нього знижується, чого не спостерігається при лікуванні ІПП.
І останній момент: в лікуванні виразкових кровотеч фахівці віддають перевагу все-таки ІПП, а не Н2-блокаторів.
висновок
Блокатори Н2-гістамінових рецепторів – це група лікарських засобів, що пригнічують продукцію обкладочнимі клітинами слизової оболонки шлунка соляної кислоти.
Виділяють 5 поколінь цих препаратів, але сьогодні застосовуються лише представники II і III-го поколінь – ранітидин і фамотидин. Варто відзначити, що існує і більш сучасна Фармакологічні препаратів, що надають подібний ефект, – інгібітори протонної помпи.
З її появою Н2 -гістаміноблокатори пішли на другий план і застосовуються рідше, проте все ж застосовуються й улюблені деякими лікарями і пацієнтами.
Не дивлячись на те, що переносяться ранітидин і фамотидин, як правило, задовільно, не слід займатися самолікуванням, призначаючи їх собі або своїм близьким, – спочатку слід проконсультуватися з лікарем.
Читайте також: Бактерії Helicobacter Pylori – що це таке і як лікувати?
Блокатори Н2-гістамінових рецепторів при печії
694
Блокатори Н2-гістамінових рецепторів (ранітидин, фамотидин) зменшують вироблення кислоти в шлунку, допомагаючи в лікуванні печії і кислотозалежних захворювань. Препарати групи так званих Н2-блокаторів свого часу стали справжньою революцією в гастроентерології. Хоча сьогодні в арсеналі лікаря є інгібітори протонної помпи (ІПП) та інші ефективні альтернативи, Н2 -гістаміноблокатори залишаються перевіреним, відносно безпечним і недорогим засобом для лікування печії. Н2-блокатори – це група препаратів, які зменшують вироблення кислоти клітинами слизової оболонки шлунка. У цю групу входять циметидин, фамотидин, ранідін і нізатідін, кожен з яких має безліч торгових марок. Наприклад, квамател – це добре відомий фамотидин виробництва угорської компанії Gedeon Richter.
Повний список активних речовин:
• Циметидин • Ранитидин • Фамотидин • Нізатідін • Ніперотідін • Роксатідін • Лафутідін. Препарати цієї групи виробляються в формі таблеток, капсул, суспензій і ін.
Крім монопрепаратов (однокомпонентних продуктів) в аптеках можна знайти різні комбінації Н2-гистаминоблокаторов з антацидами та іншими активними речовинами:
• Ранитидин + вісмуту цитрат • Ранитидин + Дицикломін • Фамотидин + магалдрата Н2-блокатори вважаються першими ефективними ліками для лікування виразкової хвороби. З’явилися в 1970-х роках, вони швидко полюбилися гастроентерологів і стали мейнстрімом для лікування виразки та гастроезофагеальної рефлюксної хвороби (ГЕРХ) у світі.
Сьогодні для лікування хелікобактерної інфекції – причини багатьох випадків виразки і гастриту – широко використовують антибіотики. У лікуванні ГЕРХ немає рівних інгібіторів протонної помпи. Однак ранітидин і фамотидин як і раніше зустрічаються в рецептах.
Ці препарати доступні і дешеві, досить ефективні і безпечні при правильному використанні. На відміну від більшості ІПП та антибіотиків, Н2-блокатори в низьких дозах вільно відпускаються аптеками усього світу без рецепта лікаря. Всі ці препарати вибірково блокують Н2-гістамінові рецептори в клітинах шлунка – спеціальні мембранні білки, які відповідають за стимуляцію секреції шлункового соку. Буква «H» позначає гістамін.
Гістамін – це хімічна речовина, яка природним чином виробляється різними клітинами організму, включаючи ентерохромаффіноподобних клітини слизової шлунка (ECL).
Гістамін, що вивільняється з ECL, змушує кислотообразующие клітини шлунка виробляти соляну кислоту для перетравлення їжі та знищення мікробів, що потрапляють ззовні. H2-блокатори не дозволяють кислотообразующим клітинам реагувати на гістамін, зменшуючи тим самим продукцію кислоти в шлунку. Зменшуючи кількість кислоти, H2-блокатори полегшують симптоми, пов’язані з кислотним рефлюксом. Вони також сприяють загоєнню виразки шлунка і дванадцятипалої кишки. Більшість Н2-блокаторів швидко всмоктуються в кров після прийому всередину, досягають пікової концентрації в плазмі за 1-3 години. Дія препаратів триває кілька годин. Цього достатньо для створення оптимальних умов регенерації тканин, тому протягом декількох тижнів регулярного прийому можливо загоєння виразки.
Гістамін також надає дію на слизову оболонку носа, бронхів і шкіри, сприяючи розвитку алергічних реакцій . Наприклад, сінної лихоманки або кропив’янки.
Але ці ефекти опосередковані іншими білками, Н1-гістаміновими рецепторами. Так звані «антигістамінні» препарати, які вам напевно відомі – це Н1 -гістаміноблокатори (лоратадин, цетиризин). До лікування печії та виразки Н1 -гістаміноблокатори відношення не мають. Блокатори Н2-гістамінових рецепторів ефективні в більшості випадків печії, які погано відповідають на антациди і модифікацію способу життя. Проте сильна печія, особливо ускладнена запаленням стравоходу (езофагітом) з кровотечами або стриктура, зазвичай вимагає інгібіторів протонної помпи.
Н2-блокатори іноді помилково приймають за інших захворюваннях шлунково-кишкового тракту, в тому числі при диспепсичних явищах і синдромі подразненого кишечника (СРК). Насправді, такі свідчення у ранитидина і фамотидина відсутні.
Н2 -гістаміноблокатори зазвичай використовуються:
• Для полегшення кислотного рефлюксу і печії • Для лікування виразки шлунка і дванадцятипалої кишки • Для лікування НПЗЗ-індукованої гастродуоденальної виразки • При інших станах, коли потрібно зменшити кислотність. Багато років тому Н2-блокатори використовувалися як частина антигелікобактерної терапії, щоб позбутися від Helicobacter pylori. Але сьогодні інгібітори протонної помпи в даний час є кращими для цих цілей. Відповідно до сучасних уявлень, жоден блокатор Н2-гістамінових рецепторів не має радикальних переваг перед іншими. Одним пацієнтам більше підходить циметидин, але інші вважають за краще нізатідін – останній представник групи, розроблений перед винаходом інгібіторів протонної помпи.
Важливо! Інгібітори протонної помпи зазвичай використовують в першу чергу, тому що вони істотно перевершують Н2-блокатори по ефективності. Група ІПП включає омепразол, лансопразол, пантопразол, рабепразол і езомепразол.
Якщо ви не можете приймати ІПП (наприклад, через побічні ефекти), ваш лікар може призначити ранітидин, циметидин, фамотидин або нізатідін і їх комбінації. Як правило, Н2-блокатори добре переносяться організмом і можуть забезпечити швидке полегшення симптомів при кислотозалежних захворюваннях шлунка. Але якщо ви приймаєте їх для лікування виразки, може знадобитися тривалий час для досягнення бажаного ефекту.  Більшість людей, які приймають ці препарати, не відчувають ніяких проблем.
Більшість людей, які приймають ці препарати, не відчувають ніяких проблем.
- Однак в невеликому відсотку випадків можливі наступні побічні ефекти:
- • Запаморочення
- Чи не поєднуйте Н2 -гістаміноблокатори з іншими препаратами цієї ж групи!
- При печії обов’язково зверніться до лікаря в наступних випадках:
- • Сильний біль в животі
- Ці препарати були проривом в лікуванні виразкової хвороби, але сьогодні в лікуванні виразки і езофагіту поступилися місцем іншим групам, в тому числі інгібіторів протонної помпи.
- Костянтин Мокану: магістр фармації і професійний медичний перекладач
Блокатори Н2 гістамінових рецепторів
Блокатори H2 гістамінових рецепторів – препарати, основна дія яких зосереджено на лікуванні кислотозалежних хвороб органів шлунково-кишкового тракту. Найчастіше цю групу медикаментів призначають з метою лікування і профілактики виразки.
Механізм дії Н2-блокаторів і показання до застосування
На мембрані всередині стінки шлунка розташовані гістамінові (Н2) клітинні рецептори. Це парієтальних клітинах, які в організмі причетні до вироблення соляної кислоти.
Її надмірна концентрація викликає порушення у функціонуванні травної системи і призводить до виразки.
Речовини, які містяться в Н2-блокатори , мають властивість знижувати рівень вироблення шлункового соку. Також вони пригнічують вже готову кислоту, вироблення якої спровокована споживанням їжі.
Блокування гістамінових рецепторів знижує вироблення шлункового соку і допомагає справлятися з патологіями травної системи.
У зв’язку з чиниться дією, Н2-блокатори призначають при таких станах:
- виразка (як шлунка, так і дванадцятипалої кишки);
- стресова виразка – викликана важкими соматичними захворюваннями;
- виразка, що виникла на тлі тривалого прийому нестероїдних протизапальних або кортикостероїдних препаратів;
- гострий панкреатит і загострення хронічного;
- в поєднанні з ферментними панкреатическими препаратами, з метою їх захисту від руйнівної дії шлункового соку.
Дозування і тривалість прийому Н2-антигістамінних лікарських препаратів при кожному з перерахованих діагнозів призначається індивідуально.
Класифікація та перелік блокаторів Н2-рецепторів
Виділяють 5 поколінь препаратів Н2-блокаторів залежно від діючої речовини в складі:
- I покоління – діюча речовина циметидин ;
- II покоління – діюча речовина ранітидин ;
- III покоління – діюча речовина фамотидин ;
- IV покоління – діюча речовина нізатідін ;
- V покоління – діюча речовина роксатідін .
Між ліками різних поколінь існують значні відмінності, перш за все, в серйозності та інтенсивності побічних ефектів.
Н2-блокатори I покоління
Торгові назви поширених Н2-антигістамінних препаратів I покоління:
- Гістоділ . Знижує базальну і спровоковану гистамином вироблення соляної кислоти. Основне призначення: лікування фази загострення виразкової хвороби.
- Прімамет . Показаний пацієнтам з підвищеною кислотністю шлункового соку. Діє ефективніше, ніж нейтралізатори соляної кислоти. Больові відчуття і інші симптоми зникають через 1 годину з моменту прийому.
- Цімецідін . Блокує гістамін і знижує вироблення пепсину. Показаний при загостренні виразки шлунка, а також як компонент профілактичних заходів при високому ризику рецидивів.
Читайте також: Переваривание їжі в шлунку людини – тимчасові норми
Разом з позитивним ефектом, медикаменти цієї групи провокують такі негативні явища:
- анорексія, здуття живота, запори і напади діареї;
- пригнічення вироблення ферментів печінки, які беруть участь у метаболізмі медикаментів;
- гепатит;
- порушення роботи серця: аритмію, гіпотонію;
- тимчасові розлади ЦНС – виникають найчастіше у літніх людей і пацієнтів в особливо важкому стані;
- підвищення вмісту креатиніну в крові;
- у чоловіків – блокують андрогенні рецептори статевих органів, що призводить до гінекомастії (збільшення чоловічих грудних залоз) і поступового зниження потенції аж до імпотенції.
Також можливі алергічні реакції на циметидин в формі висипу і сверблячки шкіри.
Через велику кількість серйозних побічних ефектів препарати H2-блокатори I покоління практично не застосовуються в клінічній практиці.
Найбільш поширеним варіантом лікування є використання блокаторів Н2 гістаміну II і III покоління.
Н2-блокатори II покоління
Список препаратів ранитидина:
- Гистак . Призначається при виразковій хворобі, можна застосовувати в поєднанні з іншими противиразкових препаратів. Гистак запобігає рефлюкс. Тривалість ефекту – 12 годин після разового прийому.
- Зантак . Швидкодіючий Н2-блокатор. Ефективний при лікуванні виразки в фазі загострення, швидко надає болезаспокійливі властивості. Покращує стан і якість життя пацієнта навіть при важкій формі захворювання.
- Ранітидин-Акрі . Головний засіб при пептичних розладах. Застосовується для їх лікування і профілактики на тлі виразкової хвороби. Легко переноситься і довго діє (до 12 годин).
Побічна дія ранитидина:
- головні болі, напади запаморочення, періодична затуманення свідомості;
- зміна показників печінкових тестів;
- брадикардія (зменшення частоти скорочень серцевого м’яза);
- зниження концентрації лейкоцитів в крові;
- рідко проявляється гінекомастія.
У клінічній практиці відзначається, що переносимість організмом ранитидина краще, ніж циметидина (медикаментів I покоління).
Н2-блокатори III покоління
Назви Н2-антигістамінних препаратів III покоління:
- Ульцеран . Надає переважна дію на всі фази продукування соляної кислоти, в тому числі викликане споживанням їжі, розтягуваннямшлунка, впливом гастрину, кофеїну і частково ацетилхоліну. Тривалість дії – від 12 годин до доби, тому зазвичай призначається прийом препарату не частіше 2 або навіть 1 разу на добу.
- Фамосан . Ефективний противиразковий препарат. Пригнічує агресивність шлункового соку і знижує продукцію пепсину, що оптимально підходить для рубцювання розвилася виразки шлунка. Чи не взаємодіє з андрогенами медикаментами. Перевагою прийому препарату є незначне побічну дію, зокрема відсутність розладів статевої системи.
- Фамотидин . Від інших лікарських засобів свого покоління відрізняється більш сильним терапевтичним ефектом. Є можливість призначати дозування в широкому діапазоні. Активно застосовується при виразці шлунка у людей з алкогольною залежністю. Чи не впливає на статеву функцію.
Побічні ефекти фамотидина:
- зниження апетиту, харчові розлади, підміна смакових відчуттів;
- швидка стомлюваність і напади головного болю;
- алергія, м’язові болі.
Серед ретельно досліджених Н-2 блокаторів фамотидин вважається найбільш ефективним і нешкідливим.
Н2-блокатори IV покоління
Торгова назва Н2-блокатора гістаміну IV покоління (нізатідіна): аксід . Крім гноблення продукції соляної кислоти, значно знижує активність пепсину. Застосовується для лікування загострення виразки кишки або шлунка, ефективний при профілактиці рецидивів. Підсилює захисний механізм ШКТ і прискорює загоєння уражених виразкою ділянок.
Побічні ефекти при прийомі аксід малоймовірні. За ефективністю нізатідін знаходиться на одному рівні з фамотидин.
Н2-блокатори V покоління
Торгова назва роксатідін: Роксан . Через високу концентрацію роксатідін препарат істотно пригнічує продукування соляної кислоти. Діюча речовина майже повністю всмоктується зі стінок шлунково-кишкового тракту. При супутньому прийомі їжі і антацидних медикаментів ефективність Роксана не знижується.
У препарату вкрай рідкісні і мінімальні побічні ефекти. Разом з тим, він проявляє нижчу кислотоподавляющей активність в порівнянні з медикаментами III покоління (фамотидин).
Особливості застосування та дозування Н2-гистаминоблокаторов
Препарати цієї групи призначаються індивідуально, відштовхуючись від діагнозу і ступеня розвиненості захворювання.
Дозування і тривалість терапії визначаються виходячи з того, яка група Н2-блокаторів оптимальна для лікування.
Потрапляючи в організм при однакових умовах, діючі речовини препаратів різних поколінь всмоктуються з шлунково-кишкового тракту в різних кількостях.
Крім того, всі компоненти відрізняються за показником ефективності.
| Діюча речовина | Всмоктуваність при прийомі всередину (в%) | Еквівалентні дозування речовини (в мг) | Тривалість пригнічення вироблення соляної кислоти в нічний час (в годинах) | Частота побічних ефектів (у% випадків) |
| циметидин | 65-85 | 800-1000 за 3 прийоми на добу | 2,5-5 | 3,2 |
| ранітидин | 45-60 | 200-300 за 2-3 прийоми | 7-10 | 2,7 |
| фамотидин | 30-60 | 40 за 1-2 прийоми | 10-12 | 1,4 |
| нізатідін | 75-100 | 300 за 1-2 прийоми | 10-12 | Дуже рідко |
| роксатідін | 90-100 | 75-150 за 1-2 прийоми | 13-16 | Дуже рідко |
За загальним рекомендаціям Н2-блокатори протипоказані людям з гіперчутливістю. Особливо обережно їх слід приймати при хронічній серцевій або нирковій недостатності, патології кровотворних органів, а також дітям молодше 16 років, вагітним і годуючим матерям.
i ласка оціните статтю, ми намагалися:
Блокатори H2-рецепторів – Info-Farm.RU
Блокатори H2-рецепторів, також H2 -гістаміноблокатори, антагоністи H2-рецепторів – група лікарських препаратів, яку використовують в лікуванні захворювань травної системи, що супроводжуються гіперсекрецією шлункового соку і соляної кислоти. Це пов’язано з блокадою рецепторів гістаміну II типу, розташованих у слизовій оболонці стінки шлунка.
Історія створення
Історія створення блокаторів H Н2 рецепторів тісно пов’язана з вивченням фізіологічної ролі гістаміну, а також механізму дії гістаміну і дослідженням його взаємодії зі специфічними гістамінорецептори.
Ще в 1937 році відкрито специфічні гістамінорецептори, але перші синтезовані інгібітори рецепторів не впливали на секрецію шлункового соку, стимульовану гістаміном.
Лише в 1972 році було відкрито другий тип гістамінорецепторов, які впливають на вироблення соляної кислоти і пепсину в парієтальних клітинах шлунка, виділення слизу в шлунку, і в меншій мірі також впливають на гальмівні процеси в ЦНС і на провідну систему серця.
Після відкриття другого типу гістамінорецепторов зусилля дослідників були спрямовані на синтез подібних гістаміну хімічних сполук, які могли б стати його конкурентними антагоністами. Першим подібним препаратом став бурімамід, але він мав надто низьку активність для клінічного застосування.
У 1973 році був синтезований метіамід, що мав достатню активність в придушенні шлункової секреції, але мав велику кількість побічних ефектів, в тому числі токсична дія на кістковий мозок, виявлялася в формі гранулоцитопенії.
І тільки в 1976 році було прийнято перший препарат з групи блокаторів H Н2 рецепторів для клінічного використання – циметидин, який був синтезований в лабораторії фірми «Smith, Kline & French» (пізніше стала частиною компанії «GlaxoSmithKline») під керівніцством Джеймса Блека.
Розробка нового класу лікарських препаратів, які вперше забезпечували виражене, вибіркове і тривале пригнічення кислотності шлунка патогенетичним способом, і дозволили істотно звузити показання до оперативного лікування виразкової хвороби, зіграла в той час революційну роль у розвитку гастроентерології.
За розробку нової групи лікарських препаратів керівник групи дослідників Джеймс Блек отримав Нобелівську премію з фізіології і медицині в 1988 році. Після створення циметидина в 1979 році також компанією «GlaxoSmithKline» був розроблений препарат другого покоління ранітидин, в 1981 році був представлений фамотидин, розроблений японською компанією Yamanouchi Pharmaceutical Co., а в 1987 році був розроблений препарат четвертого покоління – нізатідін. Пізніше були розроблені і інші препарати цієї групи – роксатідін, лафутідін, ебротідін даний момент блокатори H 2 гістамінових рецепторів застосовуються значно рідше, поступившись місцем блокаторів протонної помпи, в зв’язку з низькою антисекреторну активність, великою кількістю побічних ефектів, явищем тахифилаксии і збільшенням випадків резистентності до препаратам групи.
Класифікація
Блокатори H 2 гістамінових рецепторів діляться згідно своїми фармакологічними властивостями на препарати I, II, III, IV і V покоління. До препаратів першого покоління традиційно відносять циметидин.
До препаратів другого покоління відносять ранітидин, до препаратів третього покоління – фамотидин, до препаратів четвертого покоління – нізатідін, до препаратів п’ятого покоління – роксатідін (згідно деяких класифікацій, роксатідін і нізатідін відносять до препаратів III покоління). Препарати лафутідін, ебротідін, ніперотідін, міфентідін, що застосовуються в клінічній практиці в ряді країн, не класифіковані в відношенні покоління блокаторів H Н2 рецепторів. У клініці використовують також комбінований препарат ранитидина і субцитрата вісмуту, що відповідно до міжнародної класифікації відносять також до H 2 гістаміноблокатори.
Читайте також: Види свічок від геморою – детальний огляд препаратів з інструкцією із застосування
Механізм дії
Механізм дії всіх блокаторів H Н2 рецепторів полягає в пригніченні секреції шлункового соку, що пов’язано з конкурентною блокадою рецепторів гістаміну II типу, розташованих у слизовій оболонці стінки шлунка.
Всі препарати групи пригнічують секрецію соляної кислоти парієтальної клітини слизової оболонки шлунка; в тому числі як спонтанну (базальну), так і стимульовану їжею, гістаміном, гастрином, пентагастрином, кофеїном і менш виражено – і ацетилхоліном, переважно за рахунок зниження базальної і нічної секреції соляної кислоти.
Блокатори H 2 гістамінових рецепторів також пригнічують активність ферменту шлункового соку пепсину.
Все H 2 гістаміноблокатори сприяють активації кровообігу в слизовій оболонці шлунка, підвищують секрецію бікарбонатів, сприяють відновленню клітин епітелію слизової оболонки шлунка і збільшують синтез простагландинів у слизовій оболонці шлунка.
Новітні препарати групи H 2 гістаміноблокатори (ебротідін) мають виражені гастропротектівной властивості.
На відміну від H 1 гістаміноблокатори, блокатори гістамінорецепторов другого типу не мають адренергической активності, антихолинергического активності, не мають місцевоанестезуючого активності і практично не мають седативного ефекту, оскільки погано проникають через гематоенцефалічний бар’єр.
Циметидин і в меншій мірі ранітидин, мають здатність пригнічувати ферменти печінки і гальмувати метаболізм частини лікарських препаратів (варфарину, фенітоїну, теофіліну, циклоспорину, аміодарону та інших антиаритмічних препаратів, еритроміцин).
Блокатори H 2 гістамінових рецепторів пригнічують вироблення внутрішнього антианемического фактора Кастла, що може супроводжуватися розвитком анемії. Циметидин має антиандрогенів дію, пов’язаної з витісненням з зв’язку з рецепторами клітин тестостерону, і може проявлятися в тому числі імпотенцією.
Так само найчастіше при застосуванні циметидину збільшується рівень пролактину в крові. Циметидин може також впливати на метаболізм естрогенів і підвищувати їх концентрацію в плазмі крові. Блокатори гістамінорецепторов другого типу можуть застосовуватися і при інших захворюваннях, які безпосередньо не пов’язані з підвищенням кислотності шлункового соку. Так, наприклад, експериментально доведено ефективність циметидину при деяких варіантах колоректального раку. На початку досліджень фармакологічних властивостей циметидина рекомендувалося його додатках при різних шкірних захворюваннях. Згідно з дослідженнями данських учених, ранітидин може застосовуватися в лікуванні інфекційного мононуклеозу і післяопераційної і сепсис-індукованої імуносупресії. Експериментально доведено можливість застосування фамотидину при резистентних формах шизофренії,а також в лікуванні аутизму у дітей, і при паркінсонізмі.
Фармакокінетика
Всі блокатори H 2 гістамінових рецепторів швидко всмоктуються при пероральному застосуванні, досягаючи максимальної концентрації в крові протягом 30-60 хвилин. Циметидин, ранітидин, фамотидин та нізатідін можуть також застосовуватися парентерально.
Біодоступність циметидина становить 60-80%; ранитидина 50-60%, фамотидина 30-50%, нізатідіна близько 70%, роксатідін 90-100%. Тривалість дії препаратів групи становить для циметидина 2-5 годин, ранитидина 7-8 годин, фамотидина 10-12 годин, нізатідіна 10-12 годин, роксатідін 12-16 годин.
Препарати групи H 2 гістаміноблокатори (виключаючи циметидина) погано проникають в тканини організму, виключаючи травної системи, включаючи погано проходять через гематоенцефалічний бар’єр, але можуть проходити через плацентарний бар’єр і виділяються в грудне молоко.
Метаболізуються препарати групи H 2 гістаміноблокатори в печінці, переважно в незначній кількості. Виводяться препарати групи з організму з сечею, переважно в незміненому вигляді. Період напіввиведення для циметидина становить 2:00, ранитидина 2-3 години, фамотидина 2,5-3 години, нізатідіна близько 2:00, роксатідін 6.00, ебротідіну 9-14 годин.
Період напіввиведення блокаторів H Н2 рецепторів може істотно збільшуватися при печінкової недостатності (особливо при застосуванні циметидину і нізатідіна) і ниркової недостатності (особливо при застосуванні фамотидину, в меншій мірі ранитидина і роксатідін).
Показання до застосування
Блокатори H 2 гістамінових рецепторів застосовуються при виразковій хворобі шлунка і дванадцятипалої кишки та стресових виразках шлунково-кишкового тракту, синдром Золлінгера-Еллісона та станах, при яких спостерігається підвищена кіслотість (гастрит, дуоденіт), ГЕРХ і ерозивно езофагіті, для профілактики синдрому Мендельсона і аспіраційних пневмоній , системний мастоцитоз, а також панкреатиті. Дані про застосування H 2 гістаміноблокатори шлунково-кишковій кровотечі діскутабельна. В даний час в клінічній практиці з препаратів групи найчастіше застосовується фамотидин, як у дорослих, так і в дитячому віці, рідше ранітидин. Роксатідін і нізатідін застосовуються рідко в зв’язку з відсутністю переваг перед фамотидин і блокаторами протонної помпи, і вище антисекреторну активність фамотидин в порівнянні з цими препаратами.
Побічна дія
Побічна дія з боку блокаторів H2-рецепторів виникає рідко. Найчастіше побічні ефекти виникають при застосуванні циметидину, оскільки серед блокаторів H Н2 рецепторів він має найвищу липофильностью і кращу проникність в тканини організму.
Загальна частота побічних ефектів при застосуванні циметидину становить 3,2%, ранитидина 2,7%, фамотидина 1,3%, при застосуванні нізатідіна і роксатідін побічні ефекти виникають також рідко. Найчастіше H 2 гістаміноблокатори викликають побічні ефекти з боку травної системи.
При застосуванні препаратів групи може спостерігатися діарея, рідше запор, що пов’язано з їх антисекреторним дією. Також при застосуванні гістаміноблокаторів другого типу можуть спостерігатися нудота, блювання, біль у животі, може спостерігатися стимуляція формування пілоростеноза, вкрай рідко – панкреатит (переважно при застосуванні циметидину).
Гепатотоксичность (що проявляється підвищенням активності амінотрансфераз і зниженням кровотоку в печінці) також характерна більше для циметидину, в меншій мірі для нізатідіна. Зрідка (при застосуванні фамотидину 0,1-0,2%) при застосуванні блокаторів H Н2 рецепторів можуть спостерігатися алергічні реакції – шкірний висип, кропив’янка, бронхоспазм, лихоманка.
Рідко при застосуванні гістаміноблокаторів другого типу можуть спостерігатися побічні ефекти з боку нервової системи.
Найбільша вірогідність виникнення побічних ефектів з боку нервової системи спостерігається при застосуванні циметидину, який краще за інших препаратів групи проникає через гематоенцефалічний бар’єр (ступінь проникнення в ЦНС циметидина становить 0,24%, ранитидина 0,17%, фамотидина 0,12% щодо концентрації препаратів в крові).
Серед побічних ефектів з боку нервової системи можуть спостерігатися головний біль, запаморочення, сонливість, підвищена стомлюваність, рідше – порушення зору, порушення свідомості, збудження, депресія, галюцинації, судоми.
З боку крові зрідка (0,06-0,32% випадків при застосуванні фамотидину) можуть спостерігатися апластична і гемолітична анемія, лейкопенія, агранулоцитоз, тромбоцитопенія, панцитопенія, гранулоцитопенія.
Кардіотоксичність, що проявляється AV-блокадою, екстрасистолією, тахікардією або брадикардією, дуже рідко асистолией, є наслідком блокади H2-рецепторів міокарда під впливом препаратів групи гістаміноблокаторів другого типу. При внутрішньовенному застосуванні циметидину, ранітидину і фамотидину може спостерігатися артеріальна гіпотензія.
Циметидин є інгібітором ферментів печінки, тому пригнічує метаболізм і підвищує концентрацію в крові інших лікарських препаратів – бета-блокаторів, блокаторів кальцієвих каналів (ніфедипін), антиаритмічних препаратів (аміодарону, хінідину, пропафенона, новокаинамида, лідокаїну), циклоспорину, варфарину, діазепаму, трициклічнихантидепресантів, теофіліну, фенітоїну, частини антибіотиків (еритроміцину, метронідазол) і частини антиретровірусних препаратів (делавірдин, маравірок) При застосуванні циметидину також підвищується концентрація в крові силденафілу. При застосуванні циметидину знижується виділення з організму метадону. При застосуванні циметидину може спостерігатися антиандрогенна дія, яка пов’язана з витісненням з зв’язку з рецепторами клітин тестостерону,і може проявлятися в тому числі імпотенцією і еректильною дисфункцією, а підвищення рівня пролактину в крові може супроводжуватися гинекомастией. До недоліків блокаторів H Н2 рецепторів відносяться також поява тахифилаксии (зниження ефективності препарату при тривалому застосуванні), що пов’язано з посиленням вироблення в організмі ендогенного гістаміну; в 1-5% випадків спостерігається резистентність до одного з препаратів групи (перехресна резистентність між різними препаратами групи H 2 гістаміноблокатори не спостерігається). При раптовій відміні препаратів групи може спостерігатися синдром відміни, який може призводити до рецидиву виразкової хвороби або розвитку перфоративної виразки. При застосуванні H 2 гістаміноблокатори, особливо в поєднанні з антибіотиками, збільшується ймовірність розвитку псевдомембранозного коліту,викликаного Clostridium difficile.
Протипоказання
Всі препарати групи блокаторів H Н2 рецепторів протипоказані при підвищеній чутливості до препаратів групи, вагітності, годуванні груддю, при виражених порушеннях функції печінки і нирок. Більшість препаратів групи застосовуються у дітей старше 14 років, тільки фамотидин дозволений для застосування у дітей більш раннього віку.